Arterielle Hypertonie
WHO-Kriterien:
- RRsyst > 140 mmHg oder
- RRdiast.> 85 mmHg
Blutdruck = HMV x Gefäßwiderstand
- Grenzwerthypertonie > 140/90 bis 160/95 mmHg
- stabile Hypertonie: konstant > 160/95 mmHg
- maligne Hypertonie: konstant > 120-130 mmHg diastolisch!
Primäre (essentielle) Hypertonie
Ursachen unklar (daher auch essentiell!). 90% aller Hypertoniker habe eine
primäre Hypertonie.
Folgende Faktoren werden
diskutiert:
- Erhöhter peripherer Gefäßwiderstand (autoregulativ)
- Kochsalzkonsum (NaCl-Verzicht bringt aber nur bei Hypertonikern eine
Blutdrucksenkung)
- Renale Faktoren (NaCl-Elimination nur bei erhöhtem Perfusionsdruck
ausreichend)
- Sympathisches Nervensystem (Stress) ==> Noradrenalin steigt
- RAAS
- Vaskuläre Faktoren (hohes Endothelin, niedrige NO-Synthese)
- Umweltfaktoren (Rauchen, Bewegungsmangel)
- Adipositas (Erhöhtes HMV)
siehe dort
Überproduktion von bestimmten Hormonen
Kardiovaskuläre Hypertonie
- Aufgrund anatomischer Veränderungen der Gefäße (z.B. Aortenisthmusstenose:
Hypertonie in oberer Körperhälfte, Hypotonie in unteren Körperregionen)
- Verlust der Windkesselfunktion im Zuge einer Atherosklerose (deren
Mit-Ursache
wiederum eine Hypertonie sein kann) ==> RRsyst. steigt an, der
arterielle Mitteldruck bleibt konstant
- Aortenklappeninsuffizienz oder eine großer arterio-venöse Fistel führen
zu einer Volumenbelastung des linken Herzens ==> höheres HMV
Neurogene Hypertonie
- Durch traumatische oder entzündliche Veränderungen (Polyneuritis) an den Barorezeptoren
wird die Blutdruckregulation entzügelt.
- Auch durch Schädigung zentraler Vasomotorzentren (Hirndruck, Hirninfarkt,
Meningitis, Enzephalitis) kann eine neurogene Hypertonie ausgelöst werden.
Medikamentöse Hypertonie
- Sympathomimetika
- Ovulationshemmer ==> aktivieren RAAS
Schwangerschaftshypertonie
Möglichkeiten:
- präexistente Hypertonie wird manifest
- Schwangerschafts-induzierte Hypertonie
- Ausgehend von einer Schwangerschaftsnephropathie (ab 20. SSW)
entwickelt sich eine Art der renal-parenchymatösen
Hypertonie
- Typische Symptome: EPH-Gestose (Edema, Proteinurie, Hypertonie)
- Mikrozirkulationsstörung mit generalisiertem Arteriolenspasmus
- Ev. Freisetzung pressorischer, reninähnlicher Substanzen aus der
Palzenta
Folgen der arteriellen Hypertonie:
Kardiale Schäden:
Dauernde Arbeit gegen einen hohen Gefäßwiderstand bewirkt eine
konzentrische Herzmuskelhypertrophie (Cor hypertonicum). Bei Überschreiten des kritischen
Herzgewichts von 500g ==> Koronarinsuffizienz ==> MCI oder
Linksherzdilatation. Bei Volumenbelastung. Bei Volumenüberlastung kommt es
direkt (ohne vorherige konzentrische Hypertrophie) zur Linksherzdilatation
("Bayerisches Bierherz").
Atherosklerose
Durch langdauernde Aufdehnung der Gefäße kommt es zu Endothelschäden mit
erhöhter Neigung zur Thrombusbildung und zu Reparaturprozessen, bei denen
glatte Gefäßmuskulatur durch hyalines (BGW) Material ersetzt wird. Damit sinkt
die Elastizität und die Windkesselfunktion geht verloren. Eine Hypertonie wird
damit fixiert.
Atherosklerose ist der Hauptfaktor in der Entstehung von Herzinfarkt (Risiko
5fach erhöht), Hirninfarkt, Schrumpfniere ==> Fixierung als renale
Hypertonie
Hämorrhagien
Inbesondere in den Zerebralarterien stellt die arterielle Hypertonie ein
großes Risiko von Gefäßrupturen, vor allem von atheroskleotischen Gefäßen
dar. Prädilektionsstellen sind Mikroaneurysmen im Gehirn oder Aneurysmen von
Hirnbasisarterien. Rupturen äußern demgemäß sich in Hirnmassenblutungen (intrazerebrale
Blutungen) und Subarachnoidalblutungen.
Renale Komplikationen
Auch hier spielt die Atherosklerose eine große Rolle, indem sie zu
Lumeneinengungen der Nierengefäße führt. Die Folge sind Schrumpfnieren.
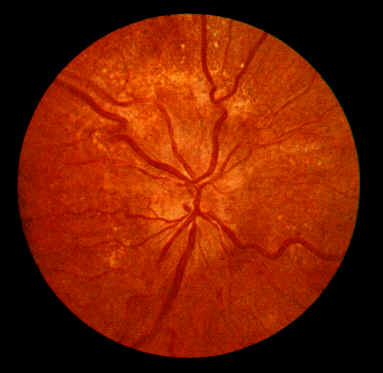
Augenhintergrund (Fundus hypertonicus)
- Stadium: Kupferdrahtarterien (gelblich-rote Färbung)
- Stadium: Gunn-Kreuzungszeichen (Verengung der Venen, wenn sie von Arterien
überkreuzt werden)
- Stadium: Silberdrahtarterien (Ausgeprägte Verengung der Arterien führt
zu gestreckten, schmalen weißen Reflexstreifen), Papillenödem,
Blutungsherde (wie Baumwollflocken)